SIÊU ÂM U NHÀY RUỘT THỪA
U nhày ruột thừa được định nghĩa như là giãn lòng ruột thừa thành nang do tích tụ chất nhày (mucin). Là bệnh hiếm gặp, chiếm 0,2-0,3% các trường hợp cắt ruột thừa. Do sỏi phân, do carcinoid ... và quan trọng hơn do mucinous cystadenoma hoặc cystadenocarcinoma. Nếu u nhày vỡ sẽ gây ra tình trạng giả u nhày phúc mạc (pseudomyxoma peritonei). Nên cần chẩn đoán chính xác trước mổ để tiến hành phẫu thuật cẩn thận. U nhày ruột thừa được xem là một chẩn đoán phân biệt cho các trường hợp u vùng hố chậu P với ruột thừa chưa cắt bỏ. Tốt nhất là nên có chỉ định phối hợp với CT để có chẩn đoán chính xác trước mổ.
Về bệnh học u nhày ruột thừa có 4 loại. Loại thứ phát, hiếm gặp nhất, do tắc nghẽn bởi sẹo sau viêm, teo do tuổi tác, tắc bẩm sinh van Gerlach hoặc do chèn ép từ ngoài vách. Còn lại là do tăng sinh niêm mạc, hay mucinous cystadenoma hoặc mucinous cystadenocarcinoma tùy thuộc vào bệnh lý niêm mạc. Có 25% là do mucosal hyperplasia, thường giãn ít. Giãn nhiều hơn (trung bình = 40x24x20cm) là mucinous cystadenoma chiếm 60%, thường không có triệu chứng, được phát hiện tình cờ; với 20% có chất nhày ngoài ruột thừa, và nếu không có tế bào trong chất nhày tiên lượng thường tốt. Mucinous cystadenocarcinoma chiếm 10,15% được chẩn đoán bằng có tân sinh mô tuyến xâm lấn vách và có tế bào trong chất nhày phúc mạc. Loại này thường có triệu chứng. Vài tác giả cho rằng giả u nhày phúc mạc chỉ do mucinous cystadenocarcinoma. Mucinous cystadenocarcinoma cực hiếm, xuất phát từ cystadenomas, có đồng thời hoặc khác thời (metachronous) với colorectal adenoma và carcinomas. Có các báo cáo cho thấy có liên quan với các u đường tiêu hoá, u buồng trứng và u thận.
Hình ảnh siêu âm của u nhày ruột thừa:
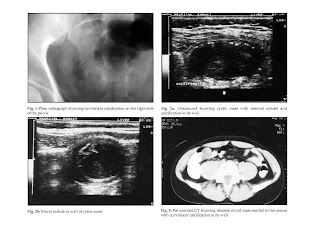
Điển hình là nang có truyền âm và tăng cường âm vách sau. Nếu nang có vôi hoá thường có bóng lưng sau nhưng ít được chú ý. Bề dày vách thay đổi, nhưng nếu vách dày hơn 6mm được xem là biến chứng của viêm ruột thừa cấp. Lòng u nhày ruột thừa không có echo (anechoic) hay có echo dày (hyperechoic) uốn sóng hay xếp từng lớp (dấu vảy hành, oignon skin sign). Lòng có vách hay có dạng polyp và đường viền không đều thường là ác tính dù dạng polyp thường có ở mucinous cystadenoma. Các chẩn đoán phân biệt của siêu âm là tụ dịch ruột non, dịch trong túi thừa đại tràng, áp xe ruột thừa hay áp xe túi thừa và nang thanh dịch mạc treo (mesenteric cyst seroma). Ở phụ nữ đang thời sinh sản chẩn đoán phân biệt còn là viêm vòi trứng hoặc thai ngoài tử cung.
Trên CT, điển hình là khối nhẳn hoặc có múi có đậm độ thấp (0-40HU). Các u nhày có dạng bất thường hay phức tạp thường là mucinous cystadenocarcinoma, với 1 nang hay nhiều nang và thành phần đặc. Có thể xâm nhiễm các cơ quan lân cận như đại tràng, bàng quang, và niệu quản. Vôi hoá dạng chấm hay đường uốn cong thường là mucinous cystadenoma, không thấy trên phim bụng không chuẩn bị. Vôi hoá không định hình thường là ác tính, do viêm mạn tính vì chất nhày kích thích. Nên tìm thêm xem có u kết hợp với u nhày ruột thừa không như u đại tràng (xuất độ 6 lần đối với colon adenocarcinoma) hay u buồng trứng tiết nhày (mucin-secreting).
U nhày ruột thừa nên được xem là chẩn đoán phân biệt cho các khối vùng hố chậu P. Để có chẩn đoán chính xác trước mổ, bắt buộc phải làm CT. Tất cả nhằm giúp phẫu thuật viên cẩn thận hơn để tránh làm vỡ u nhày ruột thừa làm rò chất nhày vào ổ bụng gây giả u nhày phúc mạc.
Xem ca 181 Vietnamese Medic Ultrasound .
Tài liệu tham khảo chính:
Aghahowa EJ, Bharati C, Al-Adwani M: Appendicular Mucocele, A Case Report, Kuwait Medical Journal, March, 2008, pp78-8
Francica G, Lapiccirella G, Giardiello C, Scarano F, Angelone C, De Marino F, Molese V: Giant Mucocele of the Appendix, J Ultrasound Med, 2006, 25:643-648.0.



Không có nhận xét nào :
Đăng nhận xét